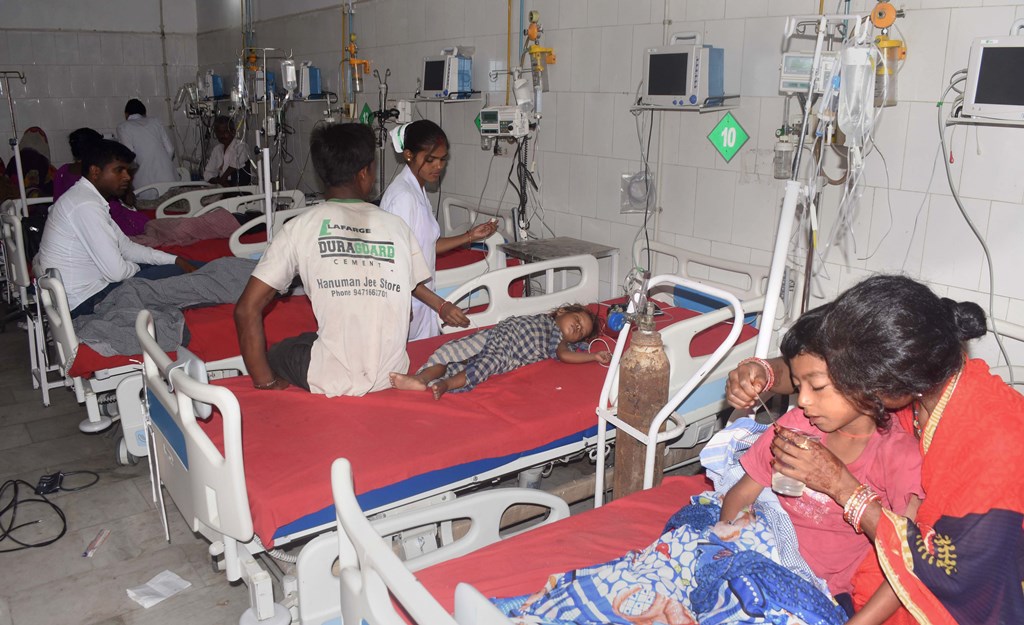
वर्ष 1995 में बिहार के मुज़फ़्फ़रपुर में यह एक्यूट इंसेफलाइटिस सिंड्रोम का पहला मामला सामने आने के बाद 25 साल गुज़र गए, इसके बाद भी इस बीमारी के सही कारणों और निदान का पता नहीं चल पाया है.

भारत में बच्चे एक संख्या भर बन कर रह गए हैं. वर्तमान विकास की चर्चाओं में हम बस शिशु मृत्यु दर, बाल मृत्यु दर, कुपोषण का प्रतिशत, बच्चों के साथ लैंगिक शोषण के आंकड़े और मृत बच्चों की संख्या की गणना करते रहते हैं.
पिछले महीने भर से बिहार के मुजफ्फरपुर के बहाने भी यही हुआ है. इस क्षेत्र में एक्यूट इंसेफलाइटिस सिंड्रोम (एईएस) या चमकी बुखार के कारण तकरीबन 150 बच्चों की मृत्यु हो गई.
महत्वपूर्ण बात यह है कि वर्ष 1995 में मुजफ्फरपुर में यह एक्यूट इंसेफलाइटिस सिंड्रोम (एईएस) का पहला मामला स्पष्ट रूप से सामने आने के बाद 25 साल गुजर गए, इसके बाद भी इस बीमारी के सही-सही कारणों का पता नहीं चल पा रहा है.
महत्वपूर्ण बात यह है कि राजनीतिक गठजोड़ों के कारण सक्रिय रहने वाले बिहार में पिछले पांच सालों में 1000 से ज्यादा बच्चों का जीवन छीन लेने वाली इस बीमारी पर शोध, जांच और उपचार के लिए अत्याधुनिक अनुसंधान केंद्र और वाइरोलॉजिकल प्रयोगशाला स्थापित नहीं हो पाई है.
हमारे यहां विकास के लिए यह जरूरी माना जाता है कि बच्चों में कुपोषण के ऊंचे स्तर को छिपाया जाए और संसद से लेकर विधानसभाओं तक पुरजोर तरीके से यह साबित किया जाए कि भारत में कुपोषण बाल मृत्यु का कोई कारण नहीं है.
बिहार में लीची को एईएस का और एईएस को बच्चों की मृत्यु का कारण माना जा रहा है, परन्तु अभी भी व्यवस्था को यह स्वीकार करने में दिक्कत है कि बच्चों की मृत्यु का मूल कारण तो कुपोषण और प्राथमिक लोक स्वास्थ्य सेवाओं की बदहाली है.
इंसेफलोपैथी होने का मतलब है कि यह एक किस्म की बायोकेमिकल बीमारी है. जैसा कि मुजफ्फरपुर में तात्कालिक रूप से यह दिखाई दे रहा है कि लीची फल का सेवन इसका मुख्य कारण है.
लीची में पाया जाने वाला तत्व (मैथिलीन साइक्लोप्रोपिल ग्लाइसिन) भूख के साथ रहने वाले बच्चों में ग्लूकोज की मात्रा को इतना कम कर देता है कि इससे उसका जीवन संकट में आ जाता है.
इस क्षेत्र में गरीब और वंचित तबकों के परिवार जून महीने में बागों में लीची तोड़ने का काम करते हैं. वे अल-सुबह लगभग चार बजे लीची तोड़ने जाते हैं, ताकि सुबह जल्दी लीची संग्रह केंद्रों में पहुंच सकें.
लीची तोड़ने और इकट्ठा करने का काम करने के लिए पूरा परिवार एक साथ जाता है. सुबह जल्दी उठने के लिए इन परिवारों के सदस्य जल्दी सो जाते हैं और कई बार वे रात में बिना खाना खाए ही सो जाते हैं. जब अगले दिन सुबह वे लीची इकट्ठा करने जाते हैं, तब वहां वे लीची खाते भी हैं. यह क्रम लगातार कई दिनों तक चलता है.
बिहार में हर साल यह बीमारी या कहें कि बीमारियों का समूह उत्पात मचाता है और सैकड़ों बच्चों की जान ले लेता है. इस संदर्भ में वेल्लोर के प्रतिष्ठित क्रिश्चियन मेडिकल कॉलेज के वायरोलाजी विभाग के पूर्व प्रोफेसर टी. जैकब जॉन और उनके सहयोगी डॉ. अरुण शाह ने लगभग दो साल शोध करके कुछ महत्वपूर्ण निष्कर्ष प्रस्तुत किए.

उनके अनुसार, चमकी बुखार अपने आप में केवल एक बीमारी नहीं है, बल्कि यह बीमारियों का समूह है. इसे इंसेफलोपैथी के रूप में स्वीकार किया जा रहा है, जिसका मतलब होता है दिमाग में होने वाली बीमारी, नुकसान और उसकी कार्यप्रणाली का नकारात्मक रूप से प्रभावित होना.
इसके कारण दिमाग पर कम से बहुत ज्यादा दुष्प्रभाव पड़ सकता है; मसलन स्मृतिह्रास, व्यक्तित्व व्यवहार पर असर, डिमेंशिया, स्थायी बेहोशी में जाना, शारीरिक गतिविधियों से मस्तिष्क का संबंध कमजोर होना और मृत्यु हो जाना.
इस संबंध में किए गए अध्ययनों कुछ स्पष्ट निष्कर्ष सामने आते हैं. इस तरह की बीमारी के मामले भारत के अलावा वियतनाम और बांग्लादेश में भी सामने आए हैं. उत्तरी वियतनाम में किए गए अध्ययन से पता चला कि इस बीमारी का प्रकोप लीची तोड़े जाने के मौसम/समयावधि (मई से जुलाई) में ही दर्ज किया गया है.
भारत में इससे प्रभावित जिलों (बिहार के मुजफ्फरपुर, पूर्वी चम्पारण, समस्तीपुर, वैशाली और भागलपुर) में भी मई-जून में ही यह काम किया जाता है.
इसके बाद भारत के नेशनल सेंटर फॉर डीजीज कंट्रोल और अमेरिका के सेंटर फॉर डीजीज कंट्रोल एंड प्रिवेंशन ने इस बीमारी के कारणों पर अध्ययन शुरू किया. इस अध्ययन में यह पूर्व मान्यता थी कि लीची उत्पादन के लिए उपयोग में आने वाले रसायनों, उर्वरकों, भारी धातुओं या वहां पाए जाने वाली किन्हीं बैक्टीरिया के कारण यह बीमारी होती है. उन्हें पहचान कर इस बीमारी की रोकथाम की योजना बनाई जाएगी, पर अध्ययन में ऐसे किसी भी तत्व का पता नहीं चला.
प्रयोगशाला अध्ययन से पता चला कि इस बीमारी से प्रभावित होने वाले बच्चों में रक्त शर्करा (ब्लड ग्लूकोज) का स्तर 70 मिलीग्राम या इससे कम था. बच्चों में रक्त शर्करा कम होने का कारण उनका कुपोषित होना या रात का भोजन नहीं करना भी था.
डॉ. टी. जैकब जॉन के शोध के मुताबिक, लीची में मैथिलीन साइक्लोप्रोपिल ग्लाइसिन (एमसीपीजी) नामक तत्व होता है, जिसे हाइपोग्लाइसिन-ए भी कहा जाता है. जो बच्चे एक्यूट इंसेफलाइटिस सिंड्रोम (एईएस) के प्रभावित हुए, उनमें से ज्यादातर 5 साल से कम उम्र के बच्चे होते हैं और समाज के सबसे वंचित-गरीब तबकों से संबंध रखते हैं.
बच्चे लीची खाते हैं और खाली पेट या बिना भोजन किए सो जाते हैं, तब अगले दिन सुबह इस बीमारी की गिरफ्त में पाए जाए हैं. इस बीमारी से प्रभावित बच्चों में शाम तक बीमारी के कोई लक्षण दिखाई नहीं देते हैं, किन्तु अगले दिन सुबह लीची (विशेष रूप से पूरी तरह से पकी हुई न होने की स्थिति में) खाने के बाद इसके लक्षण दिखाई देते हैं.
लीची में मौजूद हाइपोग्लाइसिन ए- एमसीपीजी तत्व के कारण कुपोषित बच्चों में रक्त शर्करा का स्तर नीचे बना रहता है और इसके कारण वे हाइपोग्लाईसीमिया एनसैलोपैथी की गिरफ्त में आ जाते हैं.
ये तत्व लीवर में संग्रहित ग्लाइकोजेन से ग्लूकोज पाने से अंगों को रोकते हैं, जिससे शरीर के अंगों की कार्यक्षमता घटती जाती है. कुपोषित बच्चों में वैसे भी ग्लाइकोजेन का संग्रह बहुत कम होता है. ऐसी स्थिति में लीची में मौजूद हाइपोग्लाइसिन ए – एमसीपीजी का असर बहुत गहरा होता है.
वर्ष 2018 में एविडेंस बेस्ड मेडिकल हेल्थ सी जनरल में प्रकाशित सुधीर, संजीव कुमार और माधव शरण प्रसाद के शोध पर्चे से पता चला कि एक्यूट इंसेफलाइटिस सिंड्रोम (एईएस) से प्रभावित होने वालों की उम्र 1 से 5 साल के बीच की है.
इस अध्ययन में वर्ष 2015 से 2017 के बीच के 92 मामलों का गहन अध्ययन किया गया था, इनमें से सभी यानी 100 प्रतिशत बच्चे कुपोषण के शिकार थे, जबकि 98 प्रतिशत बच्चे मजदूर या अनियतकालिक कृषि के काम से जुड़े हुए परिवारों के थे.
अब बहरहाल इन सालों में एक बात स्थापित हो गई है कि बच्चों में कुपोषण एक्यूट इंसेफलाइटिस सिंड्रोम (एईएस) के माध्यम से मृत्यु का बड़ा कारण है. राष्ट्रीय परिवार स्वास्थ्य सर्वेक्षण (वर्ष 2015-16, चक्र 4) के अनुसार, बिहार इस वक्त देश में कुपोषण के आपातकाल का केंद्र बना हुआ, किन्तु सच यह है कि वहां कुपोषण से मुक्ति और पोषण की सुरक्षा के लिए राजकीय नीति में प्राथमिकता नहीं है.
बिहार में 48.3 प्रतिशत बच्चे ठिगनेपन (स्टंटिंग) के शिकार हैं और 7 प्रतिशत बच्चे अति गंभीर कुपोषित हैं. दुनिया की ख्यातनाम स्वास्थ्य शोध पत्रिका द लांसेट के मुताबिक 5 साल तक की उम्र में होने वाली कुल मौतों में से कम वजन के कारण 19 प्रतिशत, ठिगनेपन (स्टंटिंग) के कारण 14.5 प्रतिशत और 14.6 प्रतिशत मौतें अपक्षय (वास्टिंग) कुपोषण के कारण होती हैं.

लांसेट के मुताबिक अति कम वजन के बच्चों में डायरिया के कारण मृत्यु की संभावना 5.5 से 16.5 गुना ज्यादा होती है. इसी तरह निमोनिया के कारण 3.9 से 10.4 गुना, मलेरिया के कारण 2 से 2.7 गुना और खसरा होने की स्थिति में मृत्यु की संभावना 4.6 से 9.1 गुना ज्यादा होती है. यही कारण है कि भारत में बच्चों की मृत्यु के सबसे बड़े कारण यही हैं. बिहार में एईएस से भी मुख्य रूप से कुपोषित बच्चे ही मरे हैं.
यह उल्लेख करना जरूरी है कि भारत में सरकार और समाज मिलकर बच्चों को जन्म के पहले क्षण से भूखे रहने का पाठ पढ़ाते हैं. आर्थिक तरक्की का दावा करने वाले देश में कुल 41.6 प्रतिशत बच्चों को जन्म के एक घंटे के भीतर मां का दूध मिलता है. बिहार में 34.9 प्रतिशत बच्चे जन्म के एक घंटे में मां का दूध पाते हैं.
यह एक पीड़ादायक तथ्य है कि बिहार में 6 से 23 माह के उम्र में केवल 7.5 प्रतिशत बच्चों को पर्याप्त ऊपरी आहार मिलता है. भारत में 9.6 प्रतिशत, मध्य प्रदेश में 6.6 प्रतिशत, उत्तर प्रदेश में केवल 5.3 प्रतिशत बच्चे ही पर्याप्त ऊपरी आहार पाते हैं. यानी जन्म से दो साल की उम्र में 90 से 95 प्रतिशत बच्चे भूखे रहते हैं. इस परिस्थितियों में लीची जैसा गुणवान फल खा लाना भी जानलेवा हो जाता है.
आज की स्थिति में दुनिया के सभी कुपोषित बच्चों में से एक तिहाई बच्चे भारत में रहते हैं. और दुनिया में बच्चों की सबसे ऊंची मृत्यु दर वाले देशों में भारत शामिल है. इसके दूसरी तरफ भारत में बच्चों के पोषण और स्वास्थ्य पर संक्षिप्त से पहल करने के लिए सैकड़ों मौतों का इंतजार किया जाता है.
बिहार, उत्तर प्रदेश, मध्य प्रदेश में बच्चों की मौत के बाद थोड़े दिन हंगामा होता है और फिर सब कुछ शांत हो जाता है. गैर-जरूरी राजनीतिक मुद्दों ने बच्चों के स्वास्थ्य और पोषण के मुद्दे को इतना पीछे धकेल दिया है कि भारत के सबसे बड़े राजनीतिक दलों ने हाल ही में हुए आम चुनावों के घोषणा-पत्रों में इनके बारे में प्राथमिकता के आधार पर उल्लेख करना भी जरूरी नहीं समझा.
भारत में चुनाव युद्ध, भेदभाव और हिंसा की भावना पर संचालित हुए. जब राजनीतिक दल भारत में कुपोषण के खात्मे के लिए कोई दृष्टि-पत्र की पेश नहीं करते हैं, तो फिर समाज एक्यूट इंसेफलाइटिस सिंड्रोम (एईएस) के कारण होने वाली मौतों पर सरकार से कोई जवाब मांगने का नैतिक अधिकार नहीं रखता है.
जरा सोचिये कि इस वक्त कौन से कदम उठाये जा रहे हैं? 100 बिस्तरों का आईसीयू बनाने और बड़ी प्रयोगशाला स्थापित करने की प्रक्रिया शुरू हो गई है; अब यह बताइए कि क्या यह बीमारी की रोकथाम के कदम हैं?
आज भी बच्चों में कुपोषण का स्तर इतना ऊंचा है कि वह बच्चों की बीमारियों और मृत्यु का सबसे बड़ा कारण बनता है. इसके लिए समुदाय की पोषण सुरक्षा, पीने का साफ पानी, स्वच्छता, प्राथमिक स्वास्थ्य सेवाओं की व्यवस्था और एकीकृत बाल विकास कार्यक्रम के तहत व्यापक समुदाय आधारित कुपोषण प्रबंधन कार्यक्रम की महती आवश्यकता है; लेकिन करीब 150 बच्चों की मृत्यु हो जाने के बाद भी कुपोषण खत्म करने की प्रतिबद्धता सामने नहीं आई है.
भारत में कुपोषण खत्म करने के लिए समुदाय की भूमिका बढ़ाने के नाम पर बस विज्ञापन अभियान चलाए जा रहे हैं; आज भी देश में कुपोषण प्रबंधन की ऐसी नीति नहीं है, जो यह वायदा करती हो कि कुपोषण के तात्कालिक और मूल कारणों (रोजगार, लैंगिक भेदभाव, स्वास्थ्य का अधिकार और संसाधनों पर अधिकार आदि) को समझते हुए प्रबंधन कार्यक्रम चलाया जाएगा. अगर कुपोषण अब भी राष्ट्रीय प्राथमिकता नहीं बनता है, तो स्पष्ट रूप से इसे हमारी व्यवस्था की मंशा पर सवाल माना जाना चाहिए.
(लेखक सामाजिक शोधकर्ता और कार्यकर्ता हैं.)